Las vacunas que se ensayaron en 2020 no tenían la preocupación de enfrentar variantes virales; situación contraria ahora, en 2021, cuando hay variantes de preocupación que pueden hacer que la eficacia se reduzca. Sin embargo, incluso con las variantes, siguen cumpliendo su imperativo ético: prevenir hospitalización y muerte, explicó el Dr. Xavier Sáez-Llorens.
El Dr. Sáez-Llorens es profesor de Pediatría, jefe de Infectología y director de Investigación Clínica en el Hospital del Niño Dr. José Renán Esquivel, así como investigador distinguido (Senacyt-Cevaxin).
Estas consideraciones tuvieron lugar a propósito del ciclo de conferencias COVID-19: Avances en manejo, actualización en prevención y futuro del SARS-CoV-2, durante la reciente celebración del XVIII Congreso Nacional de Ciencia y Tecnología de la Asociación Panameña para el Avance de la Ciencia (APANAC), la actividad científica-tecnológica más importante de Panamá y que contó con el respaldo de la Secretaría Nacional de Ciencia, Tecnología e Innovación (Senacyt) y de Ciudad del Saber.

También se le otorgó un reconocimiento al Dr. Andrés Rivera Mondragón, premio “Medalla Dr. Mahabir P. Gupta para Jóvenes Investigadores”. La ganadora por el mejor poster fue la Dra. Diana Oviedo con el tema: Efectos de la aplicación técnicas Arteterapéuticas en cuidadores adultos mayores durante la pandemia en Panamá.
El Dr. Sáez-Llorens detalló que hay más de 250 vacunas en fase de desarrollo y al menos ocho vacunas aprobadas que se están usando en muchas partes del mundo “y quizás una novena o décima” se autorizará en algunos países.
Recordó que en general las vacunas se ofrecen en presentaciones de dos dosis (en su mayoría) o una dosis; se ha logrado mejorar la estabilidad de la temperatura que requieren para su preservación y las aprobadas cumplen con su imperativo ético de prevenir hospitalización y muerte del paciente afectado por la covid-19.
Algunos datos alentadores sobre el progreso de las vacunas, expuestos por el investigador:
–1,600 millones de personas en el mundo ya están vacunadas.
-En porcentaje, el 20% de la población ya está vacunada en el mundo, con al menos una dosis.
–India y Estados Unidos, en proporción de población, son los países que más han vacunado en términos de números absolutos.
-Por porcentaje de población vacunada, Israel lidera las estadísticas con 60% de la población vacunada. Reino Unido también está por encima del 50%.
-En el contexto latinoamericano, Chile y Uruguay son los países que van a la cabeza.
¿Qué pasa con las personas que ya tuvieron covid-19?
Una pregunta frecuente de la población es qué ocurre si ya enfermé de covid-19.
El Dr. Sáez-Llorens recordó que cerca de 25 estudios refieren que una sola dosis es suficiente para reforzar la inmunidad en quienes han tenido el virus, sean sintomáticos como asintomáticos.
Citó el estudio Vacuna de dosis única SARS-CoV-2 en una cohorte prospectiva de pacientes con COVID-19 (Ver el original: https://www.medrxiv.org/content/10.1101/2021.05.25.21257797v1), el cual concluye que “una sola dosis de la vacuna de ARNm de BNT162b2 hasta 15 meses después de la infección por SARS-CoV-2, proporciona títulos de neutralización que exceden dos dosis de vacuna en individuos no infectados previamente. Estos hallazgos respaldan la implementación amplia de una estrategia de vacuna de ARNm de dosis única después de una infección previa por SARS-CoV-2”.
Efectividad de las vacunas
El investigador detalló que de la revisión del impacto de las vacunas en la infección asintomática (Ver cuadro sobre los estudios recientes), se concluye que las vacunas reducen la infección asintomática entre 80% y 100% y en quienes se infectan, las cargas virales son menores.
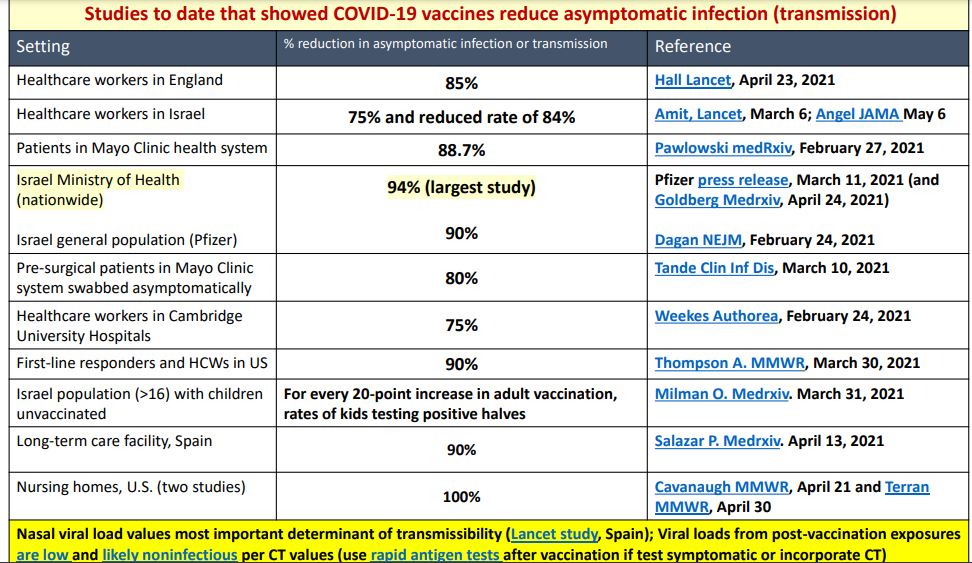
Un estudio de los Centros para el Control y la Prevención de Enfermedades (CDC), refiere que catorce días después de haber recibido la segunda dosis de las vacunas de Pfizer, Moderna o Johnson & Johnson (aprobadas en Estados Unidos), los reportes permiten concluir que de los 100 millones de vacunados en esa nación, los casos de infección irruptiva (cuando alguien enferma del virus luego de la vacunación) es de una en 10,000 vacunados y de hospitalizados, una en 100,000, es decir, “el impacto ha sido asombroso, mucho más de lo esperado”.
Variantes y vacunas
Con respecto al impacto de las variantes, el investigador recordó que existen variantes de interés y de preocupación. Las de preocupación, que son las que generan mayor transmisibilidad y efectos en la capacidad de las vacunas (Ver cuadro: Consecuencias clínicas y epidemiológicas de las variantes), son la Alfa, la Beta, La Épsilon, la Gamma y la Delta (con origen en India).

Como se observa, la Delta es de todas la de mayor impacto, al aumentar en más del 50% la capacidad de transmisión del virus y, en el caso de la vacuna, hay seis o siete veces menor capacidad de neutralización de anticuerpos si se compara con un escenario en el cual no circule la variante.
Alfa y Gama son las variantes que predominan en América Latina. Sin embargo, también la Delta comienza a tener una presencia importante.
Inmunidad de rebaño
Otra de las preguntas más frecuentes de la población es cuándo será posible lograr la anhelada inmunidad de rebaño.
Al respecto, el investigador detalla que son tres los parámetros a considerar:
-La tasa de contagios por cada infectado o la R0. Es decir, cuántas personas contagio cuando me infecto. La R0 ha sido fijada en 2.5 para la cepa original. Es decir, una persona infectada, en promedio,a 2.5 personas. Ahora con las variantes este cálculo varía. Por ejemplo, en el caso de Delta, una persona puede contagiar a cinco.
-Otro parámetro a considerar es la eficacia de la vacuna. Las vacunas con mayor eficacia contra la infección global van a permitir que la inmunidad de rebaño se alcance de manera más rápida.
-Un tercer parámetro determinante que expone el científico es la aceptación: “De nada vale tener una vacuna 100% efectiva si solo el 50% de la población acepta vacunarse”.
Dudas y adversidades
El experto también dejó un espacio para lo que llamó “dudas y adversidades sobre las vacunas autorizadas”:
-¿Serología para demostrar inmunidad posvacunación?
-Dijo que algunos laboratorios privados ofrecen la serología, pero no la recomienda: la serología es engañosa y no se puede interpretar.
-¿Intercambiabilidad?
-Hay estudios en marcha con datos favorables. Es decir, dosis combinadas de dos vacunas distintas.
-¿Vacunar a embarazadas y madres lactantes?
-No hay señales de alarma. Es beneficioso porque en esta población la covid-19 tiene peor pronóstico.
-¿Vacunar a personas con VIH, cáncer…?
-Se presume seguro. En algunos casos puede existir menor respuesta inmunológica. Se está analizando la posibilidad de una tercera dosis.
-¿Vacunar a personas con alergias?
-Sí es posible. La persona debe avisar si ha tenido antecedentes de anafilaxis (reacción alérgica grave) y se les vigilará por 30 minutos luego de la vacuna, además de contar con el recurso para atender en caso de reacción.
-¿Síndrome de trombosis?
-La incidencia es de un caso en un millón o de un caso en 100,000 según la serie que se estudie. Más en adultos jóvenes, en particular mujeres, con las vacunas de AstraZeneca y Johnson & Johnson. Los beneficios superan a los riesgos.
Dijo que se han observado algunos raros casos de miocarditis/pericarditis en adolescentes y adultos jóvenes vacunados con Moderna y Pfizer, pero todavía están en investigación. La enfermedad tiende a ser leve y de rápida recuperación. Más en hombres que en mujeres.
Con respecto a la inmunidad protectora luego de la vacunación, puede ir de nueve meses a varios años. Sigue la investigación. Hasta ahora, las vacunas de ARMm y a base de proteínas son las que inducen más anticuerpos neutralizantes.
El Dr. Sáez-Llorens señala que la comunidad científica entiende que la covid-19 quedará endémico como el resto de las infecciones respiratorias, con la esperanza de “arrinconar” el virus con la vacuna y tratamientos.
Sin embargo, reflexiona que si los países ricos continúan acaparando las vacunas, y no se controla la replicación viral en los países con menos recursos, surgirán nuevas variantes de mayor peligro, de allí su reflexión final: “La variante de mayor preocupación es la variante pobreza”.


